Les troubles bipolaires
Accueil > La maladie > La maladie psychique > Les troubles bipolaires
Anciennement appelés psychoses maniaco-dépressives, les troubles bipolaires appartiennent à la catégorie des troubles de l’humeur. Il en existe trois types, qui se caractérisent par une alternance de phases dépressives et de phases d’exaltation (dites maniaques) qui vont entraîner des troubles importants au niveau de la pensée, des actes, des émotions, du comportement et de l’état physique. Ces épisodes sont entrecoupés de périodes pendant lesquelles on peut observer, chez certains patients, la persistance de certains troubles : difficultés de sommeil, hyper réactivité émotionnelle, troubles cognitifs…
6ème cause de handicap, les troubles bipolaires affectent 1,5% de la population pour les formes les plus sévères (mais probablement près de 5% si l’on considère les maladies apparentées). On compte 8 à 10 ans entre le début des troubles et le diagnostic, ce qui a des conséquences souvent irréversibles. On observe en effet, la plupart du temps, une désinsertion socioprofessionnelle et familiale, une grande souffrance psychologique qui s’accompagne de risques de suicide (20% des patients bipolaires non traités décèdent par suicide) et des comportements à risque (alcoolisme, abus toxiques, etc.).
Par ailleurs, les personnes atteintes de troubles bipolaires présentent des risques élevés de diabète, de maladies cardiovasculaires, d’obésité, de syndrome métabolique, non ou insuffisamment pris en charge.
Le coût est considérable en termes de souffrance pour le patient et son entourage, en termes de dépenses de santé et de réhabilitation sociale.
Informations issues du site fondation-fondamental.
Vous trouverez ici la conférence donnée le mercredi 19 juin 2024 par monsieur Yrondi, professeur en psychiatrie et responsable pôle Psychiatrie du CHU de Purpan, sur la question de l’identité dans la bipolarité : est-ce le trouble ou ma personnalité qui s’exprime ?

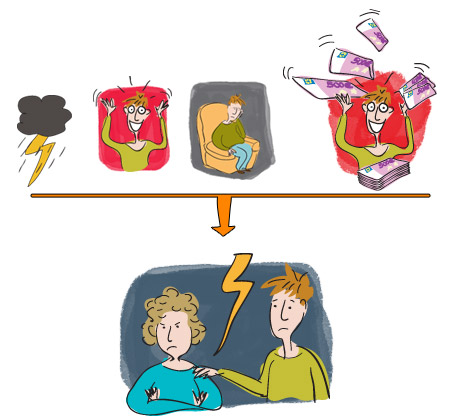
Autrefois appelé psychose maniaco-dépressive, le trouble bipolaire fait partie des troubles de l’humeur auxquels appartient également la dépression récurrente (ou trouble unipolaire).
C’est une maladie qui dans sa forme la plus typique comporte deux phases : la phase maniaque et la phase dépressive. Entre les deux pôles, la personne qui souffre de maladie bipolaire, retrouve un état normal que l’on appelle « euthymie » ou « normothymie ».
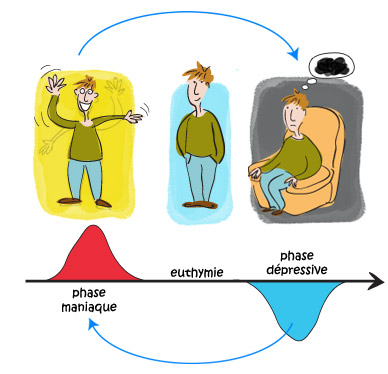
La phase maniaque se définit comme un épisode d’excitation pathologique : le sujet qui en souffre est hyperactif et euphorique, inhabituellement volubile et fait de multiples projets. Il peut présenter divers troubles comportementaux, perdre toute inhibition ou engager des dépenses inconsidérées.
La phase dépressive est en quelque sorte le miroir de la phase maniaque : le sujet présente des signes de grande tristesse, il est ralenti et n’a goût à rien, parfois il veut mourir ; les formes les plus sévères sont qualifiées de «mélancoliques». Le danger principal de cette maladie est le risque de suicide.
En France, le trouble bipolaire est sous-diagnostiqué. Il faut en moyenne 10 à 12 ans et quatre à cinq médecins différents avant qu’il ne soit nommé. De même, on estime que 40 % des dépressifs sont en réalité des bipolaires qui s’ignorent.
Aujourd’hui, on préfère le terme de trouble bipolaire à celui de psychose maniaco-dépressive. D’une part, parce que les formes cliniques sont en fait très diverses, alors que le terme de psychose maniaco-dépressive laisse penser que seules les formes où alternent des épisodes maniaques et des épisodes dépressifs sont prises en compte. D’autre part, parce que le terme de psychose renvoie à certaines théories explicatives mais correspond mal à l’observation purement descriptive de la maladie : entre les accès, le patient dans la plupart des cas a une vie psychique et sociale tout à fait normale, ce qui est inhabituel dans les cas de maladies psychotiques chroniques.
La dépression
« Déprimer », étymologiquement, signifie « rabaisser ». La dépression est l’abaissement de l’humeur.
Un épisode de dépression est caractérisé principalement par une grande tristesse de l’humeur, une perte de l’élan vital et un ralentissement psychique et moteur pendant une durée d’au moins 15 jours.

Les symptômes nécessaires au diagnostic sont les suivants :
- L’état psychique est nettement modifié par rapport au fonctionnement habituel, s’accompagnant d’une souffrance et d’une gêne importante dans la vie quotidienne.
- L’humeur est triste et dépressive (« cafard », démoralisation, douleur morale…).
- On constate une perte d’intérêt et de plaisir (anhédonie) pour les activités habituelles.
- On observe le plus souvent un important ralentissement se traduisant par une grande lenteur, signe du manque d’énergie et d’entrain, qui rend insurmontables les tâches du quotidien. Parfois, au contraire, l’anxiété entraîne agitation fébrile et incapacité à rester en place.
- Au plan intellectuel on observe des troubles de la concentration et de la mémoire, les patients se plaignant de ne plus trouver leurs mots, d’une grande fatigabilité pour des efforts minimes comme lire ou soutenir une conversation.
- Très fréquentes sont les idées péjoratives sur soi même : auto-critiques et auto-accusations, alimentant une grande culpabilité vis-à-vis de l’entourage dont on se sent indigne.
- Les idées suicidaires sont fréquentes.
- Corps et esprit s’unissent dans la douleur : le sommeil et l’appétit sont troublés alors que la libido s’effondre…
D’autres symptômes peuvent être présents chez certains patients :
- anxiété plus ou moins intense et permanente souvent présente dès le réveil, et s’atténuant au cours de la journée, notamment dans la soirée,
- symptômes dits « fonctionnels » : maux de tête, douleurs diffuses ou localisées, troubles digestifs,
- troubles du caractère : irritabilité, agressivité, crises de colère, susceptibilité exacerbée, hypersensibilité au rejet
- repli sur soi, évitement des autres et des contacts,
- conduites d’alcoolisation ou autres prises de toxiques.
En dehors de toute prise en charge, l’évolution d’un épisode dépressif est variable, mais une amélioration spontanée survient classiquement en 6 à 9 mois.
La mélancolie est une forme particulière de dépression, caractérisée par l’intensité de la tristesse et de la douleur morale du patient qui éprouve un malaise permanent. Le patient se sent indigne de vivre, refuse de s’alimenter. Parfois, la mélancolie s’accompagne de signes délirants avec des idées de culpabilité, de ruine, d’incurabilité (« cela n’ira jamais mieux ») jusqu’aux hallucinations qui font entendre au patient des voix l’insultant, le couvrant d’insanités ou qui lui font respirer des odeurs désagréables. Les idées suicidaires souvent dissimulées et déterminées sont fréquentes avec parfois des passages à l’acte grave.
La mélancolie est une urgence thérapeutique nécessitant des soins appropriés dans un milieu protégé.
Au maximum on observe une forme stuporeuse de mélancolie : le syndrome catatonique, le patient se figeant alors telle une statue. Le traitement par sismothérapie en urgence est alors indiqué en première intention.
La manie
En grec la « manie » est synonyme de « folie ». En français, dans la langue de tous les jours la manie souligne l’excès : mélomane qui aime la musique à l’excès, maniaque qui se fixe sur les détails…
Au sens psychiatrique l’accès maniaque se caractérise par un état d’excitation psychique et motrice avec exaltation de l’humeur et mégalomanie.
L’accès maniaque survient de manière brusque mais peut être précédé d’une phase d’intensité modérée qu’on appelle « hypomanie ».
On n’identifie pas toujours de facteurs favorisant l’éclosion d’un tel accès. Si l’on retrouve parfois des éléments stressants comme des chocs émotionnels, des conflits affectifs, des affections somatiques ou des deuils dans les jours ou les semaines précédant son apparition, ces éléments peuvent n’être considérés en fait que comme de simples catalyseurs chez des individus présentant déjà une certaine vulnérabilité.

- Classiquement le premier symptôme est l’insomnie, diminution du besoin de sommeil sans fatigue.
- L’humeur est rapidement changeante, une jovialité ludique, expansive et euphorique alterne avec des moments d’irritabilité où le patient donne l’impression de se fâcher ou peut éclater en sanglots. On dit qu’il passe du rire aux larmes, signe de labilité émotionnelle.
- L’excitation psychique se traduit par une accélération de la pensée (tachypsychie), du flux de paroles (logorrhée). Les idées fusent, les projets sont multiples, grandioses et inadaptés, rarement menés à leur terme. Le discours passe du coq à l’âne.
- Le contact avec les autres est facile et familier, se traduisant par une grande communicabilité et une capacité étonnante à détecter et à réagir aux attitudes d’autrui (hypersyntonie).
- Désinhibé, le patient chante au milieu de ses phrases, fait des plaisanteries caustiques, osées, des jeux de mots faciles, des calembours.
- L’agitation motrice est marquée, le patient ne tient pas en place, se lève brutalement, déambule. L’hyperactivité est stérile, désordonnée.
- La tenue est débraillée, fantaisiste, parfois extravagante. Le visage est hyper-expressif, sans cesse agité de mouvements, empreint de théâtralisme.
- Les accès maniaques typiques comportent toujours une certaine mégalomanie, avec idées de grandeur et surestimation par le sujet de ses propres capacités et de son importance, à l’origine notamment de projets grandioses.
- Le corps vit cet état d’excitation intense : l’insomnie est à peu près totale, sans que le patient n’éprouve la moindre fatigue ; la faim et la soif sont souvent intenses, sans prise de poids. Parfois, au contraire, par manque de temps ou désintérêt le sujet ne s’alimente plus, entraînant perte de poids voire déshydratation…
- L’euphorie et la désinhibition conduisent le sujet à se lancer dans des activités à risque par ludisme, ou par méconnaissance du danger : conduites sexuelles désordonnées et à risque, conduite automobile à pleine vitesse, voyage imprévu, dépenses inconsidérées, agitation sur la voie publique.
Dans la manie délirante la mégalomanie atteint le niveau de conviction délirante, aucun raisonnement ni aucune argumentation ne peut l’ébranler. Le patient éprouve des sentiments de grandeur, de toute-puissance ou de mission à accomplir, les thèmes érotiques sont fréquents, ainsi que les intuitions prophétiques.
À ne pas confondre avec la dépression
Certains états de souffrance psychique peuvent évoquer la dépression sans pour autant constituer un état dépressif au sens médical du terme.
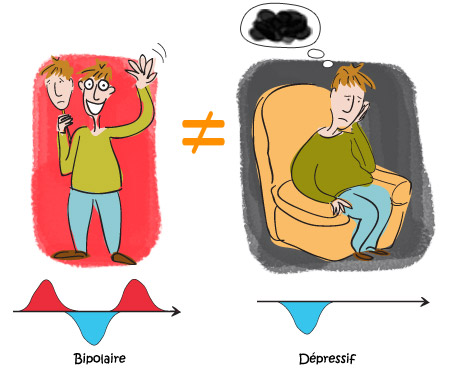
Ainsi peuvent évoquer un syndrome dépressif :
- Un état de tristesse normale, isolé, non durable, adapté en réaction à un contexte douloureux, déplaisant, menaçant ou de frustration, par exemple à la suite d’un deuil.
- Certaines affections médicales qui peuvent être à l’origine de symptômes d’allure dépressive :
- certaines maladies neurologiques comme la démence, la maladie de Parkinson, l’épilepsie, les accidents vasculaires cérébraux
- certaines maladies hormonales au premier rang desquelles l’hypothyroïdie mais aussi certaines maladies des glandes surrénales
- certains cancers
- certaines maladies infectieuses comme la grippe, l’hépatite, la mononucléose infectieuse…
- L’alcoolo-dépendance, la toxicomanie et la prise abusive de certains médicaments. Elles peuvent provoquer un syndrome d’allure dépressive qui régresse lors du sevrage. Mais il faut garder à l’esprit que ces formes de dépendance toxicomaniaques ou médicamenteuses sont aussi très souvent concomitantes de la dépression et du trouble bipolaire (voir « comorbidités »).
- Certaines autres maladies psychiatriques :
- les troubles anxieux sévères, qui peuvent comporter un repli sur soi, une insomnie (plutôt d’endormissement) et une démoralisation liée au handicap et à la chronicité du trouble, les troubles psychotiques, notamment schizophréniques.
À ne pas confondre avec la manie

De nombreuses affections peuvent être associées à un état d’excitation :
- intoxications médicamenteuses (corticoïdes) ou toxicomaniaques (alcool, cocaïne, haschisch, produits hallucinogènes)
- affections cérébrales organiques comme certaines tumeurs cérébrales ou l’épilepsie
- hyperthyroïdie ou d’autres maladies hormonales
- autres affections psychiatriques qui peuvent comporter une importante excitation psychique et motrice mais au cours desquelles les comportements ludiques et l’euphorie sont souvent plus discrets que dans la manie typique :
- certaines formes de schizophrénies,
- la bouffée délirante aiguë,
- certaines manifestations rencontrées dans des troubles de la personnalité notamment de type hystérique.
Dans les suites d’un deuil certaines personnes vont développer une excitation psychomotrice appelée manie de deuil qui peut atteindre une intensité pathologique.
Un peu d’histoire
On retrouve les premières traces de la manie et de la dépression au Vème siècle avant JC à l’époque d’Hippocrate, premier à en établir une description qui soit parvenue jusqu’à nous : la transformation de la mélancolie (du grec « melas kholé » ou bile noire) en folie (« mania » en grec).
C’est seulement en 1854 que deux psychiatres français, Falret et Baillarger, indépendamment l’un de l’autre, regroupent ces deux états en une même maladie : « folie circulaire » pour le premier, « folie à double forme » pour le second.
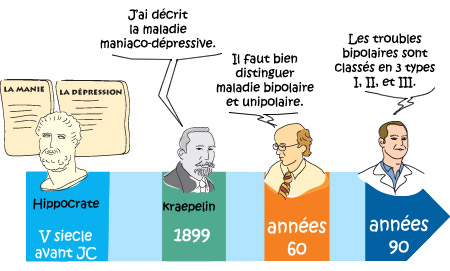
Il faudra attendre 1899 pour qu’un médecin allemand, Kraepelin, décrive la conception moderne et actuelle de la maladie maniaco-dépressive (ou « folie maniaco-dépressive ») dont le nom sera véritablement énoncé pour la première fois en 1907 par Deny et Camus.
Dans les années 1960, on établit la distinction entre maladie bipolaire et maladie unipolaire dans laquelle ne surviennent que des épisodes dépressifs.
Au cours des deux dernières décennies les travaux de recherche se sont multipliés aboutissant à de nouvelles classifications internationales notamment la « classification internationale des maladies» (CIM ou ICD) et le « diagnostic and statistical manual of mental disorders » (DSM) aux États-Unis, et à de nouvelles dénominations (troubles bipolaires I, II, III). L’une des classifications les plus utilisées est le DSM IV qui figure en annexe.
Épidémiologie : quelques données chiffrées
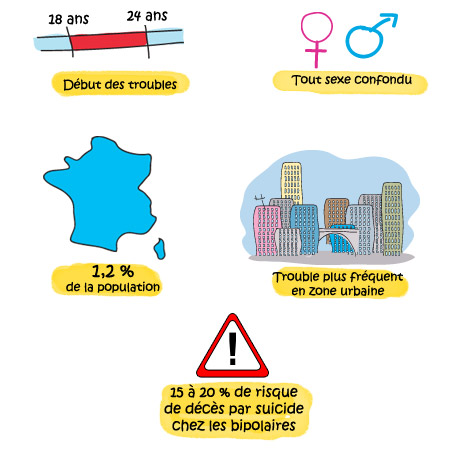
Le trouble bipolaire se révèle le plus souvent au début de l’âge adulte, en moyenne entre 18 et 24 ans, mais il peut parfois survenir dès l’enfance ou, à l’inverse, nettement plus tard dans la vie.
Le trouble bipolaire classique touche environ 1,2 % (0,4% à 1,6%) de la population adulte soit plus de 1 000 000 cas en France. En incluant les types II ou III on obtient des chiffres nettement plus élevés, pouvant aller jusqu’à 5 voire 7% de la population en incluant tout le « spectre » bipolaire, c’est-à-dire tous les troubles apparentés.
Les hommes et les femmes sont touchés dans des proportions équivalentes.
Le trouble serait plus fréquent en zone urbaine sans que le niveau socioéconomique n’explique cette différence.
Il n’existe pas de différences ethniques de répartition, cependant il est admis que les aspects transculturels peuvent teinter les épisodes de différentes manières. Ces aspects sont à prendre en compte dans l’approche diagnostique et psychothérapique.
60% des bipolaires sont concernés par un abus de substance notamment l’alcool.
À l’instar de nombreuses maladies psychiatriques, le trouble bipolaire se présente sous différentes formes et à divers degrés. En l’absence de traitement, la fréquence et la durée spontanées des accès maniaques ou dépressifs sont très variables. Les périodes « normothymiques » peuvent durer plusieurs années, parfois la maladie bipolaire peut se résumer à un épisode unique au cours de la vie, sans récidive.
Le risque de décès par suicide est de 10 à 15% pour les bipolaires de type I et de 15 à 20% toutes formes confondues, ce risque étant fortement diminué par une prise en charge adaptée.
Le trouble bipolaire occupe le 6ème rang parmi les maladies génératrices de handicap en termes de coût social et économique.
Informations issues du site troubles-bipolaires.
